Lauren Buckman tika diagnosticēts 1. tipa cukura diabēts kā mazulis. Viņas bērnības atmiņās ir iekļauti ikdienas grafiki, kuru pamatā ir ēdienreizes, pirkstu nūjas un šāvieni.
"Tas bija patiešām grūti," atceras Bukmens.
Un, lai gan viņa ir personīgi pieredzējusi sava diabēta aprūpes progresu laika gaitā, it īpaši, pārejot uz nepārtrauktu glikozes mērītāju (CGM), pārmaiņu milzums viņai trāpīja, līdz notika neiedomājamais: tika diagnosticēta viņas zīdaiņu meita Ella ar 1. tipa cukura diabētu un vēlāk viņas mazbērnu dēlu Džeku.
Tomēr sudraba uzlika bija pamanāma jau no paša sākuma. Aprūpes attīstība, īpaši tehnoloģiju jomā, ir padarījusi Ellas un Džeka dzīvi ar cukura diabētu bezrūpīgāku un pat "normālāku" nekā viņas.
Bukmens un viņas bērni šajā pieredzē nav vieni. Daudzi cilvēki ar cukura diabētu mūsdienu pasaulē dzīvo daudz atšķirīgu dzīvi, nekā tas būtu bijis ne tik tālā pagātnē.
Daniels DeSalvo, MD, Teksasas bērnu diabēta un endokrīnās aprūpes centra stratēģiskās sadarbības direktors, var redzēt šo progresu no diviem viedokļiem.
Pirms 20 gadiem diagnosticēts 1. tipa cukura diabēts, viņš no pirmavotiem zina, kā diabēts var ietekmēt dzīvi. Kā pakalpojumu sniedzējs viņš to redz arī pie saviem pacientiem.
"Šis ir tik svarīgs laiks," viņš saka. "Pēdējie 10 gadi ir radījuši revolūciju aprūpes jomā."
Mēs esam sadarbojušies ar Dexcom, lai apskatītu, cik tālu diabēta aprūpe ir sasniegusi pēdējās 2 desmitgadēs.
Diabēta tehnoloģiju sasniegumi
"Tehnoloģiju skaistums ir tas, ka tās ir pielāgojamas," saka DeSalvo. “Diabēts katram cilvēkam ir atšķirīgs. Un pat tam pašam cilvēkam tas, kas darbojas šodien, var nedarboties rīt. ”
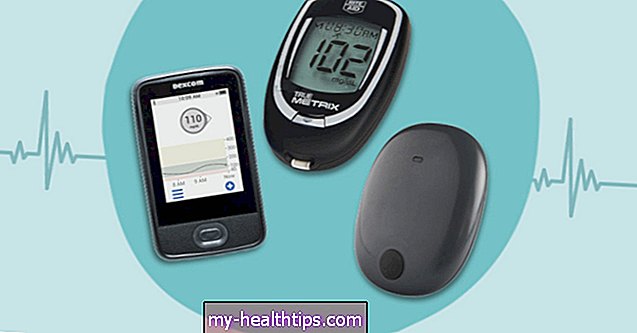
Sākot no glikozes līmeņa mērītājiem ar pirkstu kociņiem, kas tikai nedaudzas reizes dienā sniegtu informāciju par glikozi, līdz CGM, kas automātiski iziet gar 288 rādījumiem dienā, ikdienas izvēle diabēta slimniekiem ir pilnīgi jaunā tehnoloģiskā laikmetā.
Nepārtraukti glikozes mērītāji (CGM)
Pabeigts 1993. gadā, plašā mēroga Diabēta kontroles un komplikāciju izmēģinājums sekoja vairāk nekā 1400 cilvēkiem ar cukura diabētu. Tā atklāja, ka laba glikozes pārvaldība ir atslēga, lai novērstu daudzas diabēta komplikācijas.
Līdz 2000. gadu vidum, galvenokārt pateicoties JDRF finansētiem valsts klīniskajiem pētījumiem, CGM tehnoloģija sāka parādīties tirgū.
Pirms CGM laikmets bija kā "dzīvošana tumsā", saka DeSalvo. "Tagad, kad CGM spīd gaisma par to, kas notiek ar cukura līmeni asinīs, tas ir izgaismojis."
Mūsdienās cilvēki ar cukura diabētu var izvēlēties no dažādām CGM sistēmām un labāk sekot līdzi diabētam, izmantojot insulīna pildspalvas un vairākas ikdienas injekcijas ar savu CGM.
CGM izceļ tendences, izveido izklājlapas un dod trauksmes signālus, kad persona var sākt kristies bīstami zemā līmenī.
Tam ir daudz priekšrocību, tostarp:
- Mazāka struktūra. Lielāka brīvība ikdienas dzīvē, iespējams, ir visredzamākais ieguvums, izmantojot CGM.
- Vienkāršāki dozēšanas aprēķini. Daudzas sūkņu ierīces tagad palīdz veikt matemātiku, lai skaitītu ogļhidrātus, un var pat informēt lietotāju par ieteicamo insulīna devu, ja tas ir savienots pārī ar CGM.
- Vairāk drošības. Pastāvīga glikozes līmeņa kontrole un brīdinājumi ir bijuši milzīgs ieguvums cilvēkiem ar cukura diabētu un viņu partneriem, vecākiem un aprūpētājiem, jo īpaši drošībai naktī.
- Daudz, daudz vairāk glikozes līmeņa asinīs rādījumu. Bez CGM vidusmēra diabēta slimnieks četras līdz sešas reizes dienā pārbauda cukura līmeni asinīs ar pirkstu spieķiem. Izmantojot CGM, cilvēks saņem 288 rādījumus dienā.
- Labāki dati ārstam. Ārsti, kas ilgi ir atkarīgi no rokraksta glikozes žurnāliem, pieņemot lēmumus par diabēta ārstēšanu, tagad var piekļūt CGM datiem, lai palīdzētu atrast norādes uz labāku aprūpi.
"Līdz ar visu šo informāciju nāk papildu brīdinājumu daudzums," saka DeSalvo. Šī iemesla dēļ viņš uzmanīgi izstrādā plānu, kas ir pielāgots katrai personai, izmantojot CGM.
Protams, ir ierobežojumi.
“Es to saku visu laiku: tehnoloģija nav droša. Jums jāzina sava rezerves kopija. Jums jāsaprot, kā ārstēt diabētu arī bez tehnoloģijām, ”saka Bukmens.
Mūsdienās arvien biežāk CGM lieto cilvēki ar 2. tipa cukura diabētu. Cilvēki ar 2. tipa cukura diabētu būs nākamais lielais stimuls CGM lietošanā, uzskata daudzi eksperti.

Kaut arī līdz 2010. gadam CGM bija pieejami daudziem cilvēkiem, Medicare CGM pārklājums kļuva pieejams tikai 2017. gadā, galvenokārt pateicoties cilvēkiem ar cukura diabētu, kas iestājās par tā īstenošanu.
Mūsdienās Medicare attiecas uz CGM sistēmām, ieskaitot Dexcom G6 sistēmu, atbilstošajiem saņēmējiem.
Tādas kustības kā JDRF #CoverageToControl turpina cīņu par visu ierīču Medicare pārklājumu, kad tās nonāk tirgū.
Labāki, diskrētāki sūkņi
Pirmos sūkņus, kas faktiski ārstējami diabēta slimniekiem ārpus klīniskās vides, lietotāji mīļi sauca par “zilo ķieģeļu”.
Neskatoties uz to, ka viņi ir neveikli un grūti aplaupāmi, viņi bija tik revolucionāri, kā uzlabot viņu dzīvi, ka izstrādātāji zināja virzīties uz priekšu un atrast veidu, kā padarīt tos lietotājam draudzīgākus.
"Man bija 33 gadi, pirms es izmēģināju savu pirmo insulīna sūkni," saka Bukmens. "Tas man pavēra acis uz to, kāda dzīve varētu būt līdzīga virzībai uz priekšu."
Mūsdienās jaunāki sūkņu modeļi ir gludi ar skārienekrāniem un viediem rīkiem, piemēram:
- atmiņu, lai saglabātu un ieteiktu insulīna dozēšanu iecienītākajai maltītei
- vairāki pamata iestatījumi dažādiem fona insulīna profiliem, pamatojoties uz plānotās dienas aktivitātēm
- saziņa ar pārī savienotu CGM
Ir pieejami novatoriski darbi, kurus daudzus izdomājuši paši sūkņu lietotāji, lai padarītu sūkņa valkāšanu ērtāku un diskrētāku, un dažreiz pat modernāku. Tie ietver:
- bezkameru sūkņi
- jostas
- klipus
- speciāli izstrādātas somiņas
Arī sūkņa nēsāšana ir kļuvusi mazāk stigmatizēta. 2014. gadā Mis Amerikas pusfināliste Sjerra Sandisone, Mis Aidaho, nacionālās TV peldkostīmu sadaļas laikā gāja uz skatuves ar insulīna sūkni, kas lepni bija saspiesta rozā bikini dibena malā.
Atbildot uz to, sūkņu nēsāšanas pasaule priecājās un tika palaists #ShowMeYourPump - starptautiska sociālo mediju tendence, lai mudinātu lepoties ar savu diabēta tehnoloģiju.
Slēgtas cilpas sistēmas
Mūsdienās cilvēki ar cukura diabētu var izvēlēties sūkni, kas savieno pārī ar CGM, piemēram, T-Slim Control IQ sistēmu, kas savieno pārī ar Dexcom G6 ierīci, lai izveidotu sistēmu, kas ne tikai pastāvīgi izseko cukura līmeni asinīs un koplieto šos datus ar sūkni , bet turpina pieņemt lēmumus lietotāja vārdā.
To sauc par “slēgtas cilpas sistēmu” vai “mākslīgu aizkuņģa dziedzeri”.
Ar automātisku insulīna pielāgošanu nāk mazāka domāšana - un dzīvošana ar diabētu jau prasa daudz domāšanas - un lielāka stabilitāte. Cilvēki ziņo, ka jo īpaši glikozes līmenis naktī, salīdzinot ar slēgta cikla sistēmām, ir vienmērīgāks.
Pārtikas un zāļu pārvalde (FDA) 2016. gadā apstiprināja daļēji slēgtas cilpas sistēmas publisku izmantošanu. Tas uzsāka nākamo inovāciju vilni.
Būs vēl vairāk, jo tādi uzņēmumi kā Bigfoot Biomedical un Beta Bionics, cita starpā, strādā, lai radītu gudrākus, efektīvākus un, iespējams, pat daudzhormonālus sūkņus turpmākai izmantošanai.
Jaunas un uzlabotas ārstēšanas metodes
Arī medicīniskā aprūpe ir progresējusi. Mūsdienu ārstēšanas plāni var būt tikpat unikāli kā mēs, vadoties pēc labākiem glikozes līmeņa asinīs datiem un medicīniskām vadlīnijām, kas uzsver ļoti personalizētu aprūpi.
Ātrāki insulīni
Ātrākas darbības insulīni ir devuši cilvēkiem ar cukura diabētu lielāku elastību ne tikai koriģēt augstāku cukura līmeni asinīs, bet arī to, ko viņi izvēlas ēst. Tas viņiem dod arī brīvību uzkodas, kad vien vēlas.
Pirms ātras darbības insulīna cilvēkam ar cukura diabētu būtu jāplāno maltīte, jāinjicē pusstundu iepriekš un jāgaida pirms ēšanas. Šodien viņi var pamanīt uzkodu, izvēlēties to pagatavot un tajā brīdī iezvanīties un injicēt insulīnu.
Jauna ārstēšanas izvēle
Jaunā diabēta zāļu paaudze ir parādījusi solījumu cilvēkiem, kuriem ir citas ar sirdi un nierēm saistītas veselības problēmas. Tie ietver:
- nātrija-glikozes kotransporter-2 (SGLT2) inhibitori
- glikagonam līdzīgā peptīda-1 (GLP-1) receptoru agonisti
Ārsti galvenokārt izraksta šīs zāles cilvēkiem ar 2. tipa cukura diabētu, un viņi ir pilnībā mainījuši ārstēšanas ainavu.
Šīs zāles var palīdzēt samazināt grūti ārstējamu augstu cukura līmeni asinīs un dažiem cilvēkiem var samazināt vajadzību pēc insulīna. Tie var arī nodrošināt papildu aizsardzību pret diabēta komplikācijām.
Hipoglikēmijas ārstēšana
Smags zems cukura līmenis asinīs, iespējams, ir katra cilvēka, kurš lieto insulīnu, galvenā problēma. Ārkārtas situācijās vienīgā iespēja bija klasiskais, neveiklais injicējamais glikagons. Tam bija vairāki soļi, un tas bieži vien bija mulsinošs, mēģinot palīdzēt grūtībās nonākušajai personai.
Mūsdienās ir dažas jaunas iespējas, kā pārvaldīt smagus kritumus. Viens piemērs ir viegli lietojams glikagona pulveris, kas tiek ievadīts caur degunu un ko FDA apstiprināja 2019. gadā.
Vēl vienu jaunu injicējamu glikagonu, ko FDA apstiprināja arī 2019. gadā, var turēt istabas temperatūrā un pirms lietošanas nav nepieciešams sajaukt.
Diabēta tiešsaistes kopienas pieaugums
Vēl viena liela pārmaiņa diabēta aprūpē var likties vienkārša, taču tā ir spēcīgs pamats ikvienam, kas nodarbojas ar 1. vai 2. tipa cukura diabētu: atbalsts tagad ir taustiņu pieskāriens.
Diabetes Online Community jeb DOC, kas dzimis agrīnā sociālo mediju laikmetā, attiecas uz visiem cilvēkiem, kas iesaistās tiešsaistes darbībās, kas saistītas ar diabētu.
Tas var izskatīties kā emuāri vai sociālās grupas, bet tas ietver arī lielākas nacionālo organizāciju pūles, piemēram:
- Amerikas Diabēta asociācija
- Bērni ar cukura diabētu
- Endokrīnā biedrība
- JDRF
- Diabēta kontrolēšana (TCOYD)
Vecākiem, piemēram, Bukmenam, šī bezprecedenta piekļuve citiem cilvēkiem un ģimenēm, kas dzīvo ar diabētu, rada pārmaiņas.
Pateicoties sociālajiem medijiem un visu veidu atbalsta programmām, diabēta slimnieki var salīdzināt piezīmes, dalīties stratēģijās un visvienkāršāk palīdzēt viens otram nejusties tik vientuļiem.
Līdzņemšana
Gandrīz pirms 100 gadiem insulīns tika atklāts un padarīts pieejams cilvēkiem ar cukura diabētu. Pagājušā gadsimta 70. gados un 80. gadu sākumā pētniecības sasniegumi informēja jomu, ka stingrāka glikozes līmeņa pārvaldība pagarinās mūžu.
2000. gadu sākumā ātrāks insulīns un labāki glikozes mērītāji, kā arī pumpu parādīšanās, palīdzēja cilvēkiem pārvaldīt diabētu.
Pēdējo 10 gadu laikā jaunie tehnoloģiskie jauninājumi ir turpinājuši uzlabot aprūpi, paplašinot CGM apdrošināšanas segumu, daudziem padarot piekļuvi glābšanas tehnoloģijām realitāti.
Cilvēkiem ar cukura diabētu tas ir visas labās ziņas.
"Es godīgi sakot, nevaru iedomāties, ko mēs darījām pirms tam, kaut arī es to izdarīju," saka Bukmens. Mūsdienās viņa var pagatavot maltītes, kad vēlas, dzīvot brīvāk un mazāk uztraukties par saviem bērniem, pateicoties mūsdienu tehnoloģijām.
DeSalvo perspektīvas ir arī pozitīvas: tehnoloģija, labāks insulīns un labāki aprūpes standarti ir apvienoti, lai padarītu dzīvi vadāmu ar diabētu.
Es nekad neteikšu, ka diabēts ir viegls. Tā nav, ”viņš saka. "Bet tas kļūst labāk."
.jpg)



















.jpg)